|
Neue Hoffnung melden
Ärzten der Universitätsklinik Tübingen am
21. 12.2009
|
Sie
haben erblindeten Patienten wieder eine einfache Form des Sehens
ermöglicht. Der Durchbruch gelang durch das Einpflanzen eines
Mikrochips unter die Netzhaut.
Um
das Wunder zu begreifen, das Miika widerfahren ist, muss man
zunächst einmal wissen, in welchem Schattenreich er lebt.
"Mein Leben gleicht einer Fahrt durch dichten Nebel", sagt der
45-jährige Finne.
Seine Augen nehmen die Welt nur als helle und dunkle Schwaden wahr,
ohne Konturen und Farben. "Vor meinen Augen wabern Schatten, die keinen
klaren Umriss besitzen".
|
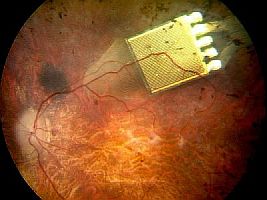
|
|
FOTO: Das Implantat verfügt über 1500 Photozellen,
die auf einem drei mal drei Millimeter winzigen Mikrochip untergebracht
sind. |
Seit seinem 22. Lebensjahr ist das schon
so. Denn Miika, der nur bei seinem Vornamen genannt werden
möchte, leidet an der Erbkrankheit Retinitis pigmentosa, bei
der das Augenlicht langsam verschwindet. Doch vor kurzem hat sich der
Schleier vorübergehend gelichtet. Ein Video existiert von
einem Glücksmoment, den er dabei erlebte. Miika sitzt vor
einer Banane und einem Apfel und sagt: "Der eine Gegenstand ist rund,
der andere länglich."
Wie gebannt beobachten die Ärzte
ihn bei dem Experiment. "Irgendwie ist der Gegenstand
gekrümmt", fährt Miika fort. Er zögert ein
wenig. Dann ist er sich sicher: "eine Banane". Nach einem kurzen Moment
der Überraschung brandet Beifall auf in dem kleinen
Versuchszimmer im zweiten Stock der Universitäts-Augenklinik
in Tübingen. Auf einmal sieht der Internetunternehmer die Welt
mit einem Kunstauge, mit einer Netzhaut aus Silizium - ein digitales
Wiedersehen.
In einer vierstündigen Operation
hatten ihm die Mediziner einen Chip unter die Netzhaut geschoben, mit
einem Kabel daran, das hinter seinem Ohr aus dem Körper trat.
Über diese Leitung konnte der Augenarzt Eberhart Zrenner den
Computerchip in Miikas Auge ansteuern. Durch Knopfdruck brachte der
Wissenschaftler den ewigen Nebel zum Verschwinden. Das gelungene
Experiment ist eine medizinische Sensation. Schon seit zwei Jahrzehnten
experimentieren mehr als ein Dutzend Forschergruppen mit Sehprothesen,
die erblindeten Menschen wieder eine optische Orientierung bieten
sollen.
Lange Zeit gab es auf dem Gebiet nur
bescheidene Fortschritte. Doch nun kommt Bewegung in das
Forschungsfeld. Erfolge feierten jüngst beispielsweise
US-Forscher des Unternehmens Second Sight. Ihre Patienten
müssen allerdings eine Spezialbrille mit eingebauter Kamera
tragen, deren Bilder kabellos an ein Netzhautimplantat
übertragen werden. Bei der Tübinger Technik ist keine
Brille notwendig. Ein Chip unter der Netzhaut übernimmt die
Signalverarbeitung.
Die deutschen Forscher warten mit einem
wirklichen Durchbruch auf: "Wir konnten bei Miika zeigen, dass er mit
Hilfe der Sehprothese die Grenze überschritten hatte, jenseits
deren er rechtlich nicht mehr als blind gilt", verkündete
Zrenner jüngst stolz auf einem Fachkongress in Miami.
Vor 15 Jahren hatte das Team aus
Physiologen, Ingenieuren, Chirurgen und Materialwissenschaftlern damit
begonnen, nach technischen Behandlungsmöglichkeiten
für Menschen zu suchen, deren Netzhautzellen nach und nach
untergehen.
Tausende Deutsche erblinden jedes Jahr
wegen einer Netzhautdegeneration, sei es aus Altersgründen
oder als Folge einer erblichen Krankheit. Zrenner: "Der Leidensdruck
für diese Menschen ist riesengroß."
Doch nun gibt es Hoffnung, und sie
hängt an rund 1500 Photozellen. Diese sind auf einem winzigen
Mikrochip untergebracht, der nur drei mal drei Millimeter misst.
"Unsere Erfindung ähnelt jenen Chips, die auch in Handykameras
untergebracht sind", erklärt Walter Wrobel, Vorstandschef der
Reutlinger Firma Retina Implant, die das Implantat auf den Markt
bringen soll.
Finanziell unterstützt wird die
Arbeit vom Bundesforschungsministerium sowie deutschen Unternehmern,
die mit etlichen Millionen Euro in das Projekt eingestiegen sind. Das
Geld fließt vor allem in die Entwicklung des Chips und die
klinischen Studien. "Wir müssen das Material robust genug
für den Einsatz im Körper machen", sagt Wrobel.
Ein Überzug aus Plastik soll die
Photozellen schützen gegen die salzhaltigen
Körperflüssigkeiten. Der Sensor muss aber
gleichzeitig klein genug sein, um die abgestorbenen lichtempfindlichen
Zellen der Netzhaut zu ersetzen. Wrobel: "Uns helfen dabei Erfahrungen
aus der Entwicklung von Herzschrittmachern und Innenohrimplantaten."
Gleichwohl sind die Eingriffe im Auge
kühne Pioniertaten. Bislang bei elf Patienten haben die
Tübinger die Spezialchips eingesetzt. Der älteste war
57, der jüngste 26 Jahre alt. Lange hatten die Operateure an
Schweinen geübt, erst danach trauten sie sich an den Menschen.
Zunächst saugten die Chirurgen die Flüssigkeit des
Augeninnern aus. Von der Seite eröffneten sie die Aderhaut des
Auges, nachdem sie das stark durchblutete Gewebe mit Hitze
verödet hatten. Schließlich schoben sie den Chip
samt Kabel zwischen Aderhaut und Netzhaut hindurch bis zu jenem Punkt
vor, wo der Mensch am schärfsten sehen kann.
Die eigentliche Herausforderung beginnt
erst drei, vier Tage nach der OP. Denn das Auge und das Gehirn
müssen das Sehen erst wieder erlernen. Patient Miika kann sich
noch gut an den Moment erinnern, als Zrenner den Sehchip angeknipst
hat. "Plötzlich sah ich wieder scharfe Objekte vor mir",
berichtet der Finne. Doch sie ergaben keinen Sinn. "Sie
hüpften vor meinem Auge auf und ab."
Zrenner war darüber nicht
überrascht: "Das Auge muss erst einmal wieder im Einklang mit
dem Gehirn schaffen, den Blick auf bestimmte Dinge zu richten." Im
Laufe mehrerer Stunden aber nahmen die Objekte, etwa Messer und Gabel,
vertraute Formen an.
Miika konnte sogar Schreibfehler in seinem
Namen erkennen: in Buchstaben von etwa fünf bis acht
Zentimeter Größe. Schließlich
führte Zrenner seinen Patienten in den großen
Hörsaal des Uni-Klinikums, wo mehrere Medizinerkollegen
bereits warteten. "Ich sah ihre Silhouette ganz deutlich", erinnert
sich Miika. "Ich konnte sagen, wer von ihnen größer
und wer kleiner war." Vorsichtig lief Miika auf die Personen zu - ohne
den weißen Stock, den er gewöhnlich tragen muss.
Für Sehende hat Wrobel eigens
eine Spezialbrille gebastelt, die anschaulich machen soll, was ehemals
Blinde mit Hilfe des Sehchips wahrnehmen können. Das Bild ist
winzig, grob und grau - doch für einen Blinden ist das eine
neue, aufregende Welt. "Wir haben uns bewusst dazu entschieden, den
Chip unter die Netzhaut zu implantieren", sagt Zrenner. Durch diesen
Eingriff lässt sich ein großer Teil der
Bildverarbeitung in den Nervenzellen der inneren Netzhaut nutzen, die
auch bei Blinden meistens noch intakt sind.
Andere Forschergruppen hingegen
müssen eine äußere Kamera einsetzen, um die
Bilder aufzufangen. Weltweit führend bei dieser Technik ist
das US-Unternehmen Second Sight mit Sitz im Sylmar im Norden von Los
Angeles. Argus II heißt das aktuelle Implantat der Firma, es
soll schon im kommenden Jahr als medizinisches Hilfsgerät
für rund 100.000 Dollar in den USA und Europa zugelassen
werden. Anders als bei den Tübinger Forschern ist der
amerikanische Sehapparat allerdings nur mit bescheidenen 60 Elektroden
bestückt, die für eine Bildauflösung von
etwa acht mal acht Punkten sorgen. Der Chip des Geräts liegt
auch nicht unter, sondern auf der Netzhaut. Die Elektroden des
Implantats reizen die dort vorhandenen Nervenzellen.
Seit Ende 2006 führt das
Unternehmen eine klinische Studie mit 32 Patienten aus den USA, Mexiko
und Europa durch.
Der Vorteil des US-Systems: Argus II kann
über Jahre in den Augen der Patienten bleiben. Die Blinden
können das Implantat daher nicht nur in der Klinik
ausprobieren, sondern in ihrem Alltag testen. "Viele Patienten
berichten uns, dass sie sich besser orientieren können, dass
sie Türen und Fenster finden und Bewegungen wahrnehmen", sagt
Brian Mech von Second Sight. Vorläufige Daten zeigten zudem,
dass die meisten der Probanden große Buchstaben lesen
könnten.
Allerdings warnen die Experten vor
überzogenen Erwartungen: "Selbst starke Kontraste
können die meisten Patienten erst nach Monaten richtig
interpretieren", betont die Augenärztin Jacque Duncan von der
University of California in San Francisco (UCSF), wo
Second-Sight-Patienten betreut werden. "Meine Patienten
genießen es, bei der Studie mitzumachen; ihren Alltag hat das
Implantat jedoch nicht wesentlich verändert." "Die
Begeisterung der Leute fällt sehr unterschiedlich aus",
gesteht Mech. "Allerdings haben wir keinen Patienten, dem es gar nicht
gefallen hat." Mancher Proband lasse das Gerät gar den ganzen
Tag über eingeschaltet.
Dean Lloyd ist einer seiner
Vorzeigepatienten. Der 68-jährige Anwalt hat seine Kanzlei im
kalifornischen Palo Alto. Seiner Arbeit kann der an Retinitis
pigmentosa erkrankte Mann nur nachgehen, weil ihm seine
Sekretärin Akten vorliest. Lloyd trägt Anzug,
gemusterte Krawatte und Cowboystiefel. Auf seiner Nase sitzt eine
große Sonnenbrille, in deren Steg eine winzige Videokamera
eingelassen ist - sie liefert die Bilder, die ihm das
rudimentäre Seherlebnis ermöglichen.
In einer über drei Stunden
dauernden Operation haben Chirurgen der UCSF die Elektroden auf Lloyds
rechter Netzhaut befestigt.
Das Implantat empfängt Daten von
einem Minicomputer, den der Jurist am Gürtel trägt
und der die Videosignale der Brillenkamera in Elektroimpulse umwandelt.
Regelmäßig trifft Lloyd sich mit
Augenärztin Duncan. Der Patient lernt, auf einem
Computerbildschirm auf weiße Punkte zu zeigen. Er lernt, ein
Dreieck von einem Quadrat zu unterscheiden und Linien auf dem Monitor
zu erkennen.
"Zunächst war das Implantat
ziemlich nutzlos", erinnert sich Lloyd. "Ich habe erwartet, Bilder zu
erkennen; aber so ist es nicht." Stattdessen sieht er Blitze, "wie
aufleuchtende Sterne am Nachthimmel". Die Augen seiner Mitmenschen
nimmt Lloyd wahr, weil die Tränenflüssigkeit
reflektiert, "wie bei einer Katze, die man im Dunkeln anleuchtet".
Formen, Ränder und Begrenzungen erkennt er als aufblitzende
Linien.
Will er die Umgebung scannen, muss er
ständig den Kopf hin- und herdrehen: Die Videokamera filmt nur
starr nach vorn. "Ich bewege meinen Kopf wie ein Huhn", sagt er
lachend. Lloyd redet gern über die Erfolge der Wissenschaft,
über die Sehrinde und die erstaunliche
Anpassungsfähigkeit des Gehirns. Dabei kritzelt er
ständig kleine Kreise auf ein Papier. "Ich erinnere mich an
die Bilder der Vergangenheit", erläutert er. "Sie helfen mir,
die Signale der Elektroden richtig zu interpretieren."
Etwa dann, wenn er einen
Bürgersteig entlanggeht: Das Hellgrau des Trottoirs hebt sich
ab vom dunkleren Gras und vom schwarzen Asphalt. So findet Lloyd seinen
Weg. Strümpfe kann er in weiße, graue und schwarze
Paare sortieren.
Selbst einige Farben kann er mittlerweile
erkennen; das Blau sei ein "durchschimmerndes Himmelblau", das
Grün heller als normal, das Rot strahle in der Farbe von
Rubinen. "Das alles geht nur mit einiger Erfahrung", sagt Lloyd nicht
ohne Stolz, "aber inzwischen macht es das Leben deutlich angenehmer."
Der Tübinger Patient Miika konnte
mit seiner digitalen Sehhilfe zwar schärfer sehen als sein
Leidensgenosse Lloyd, doch vorerst nicht auf Dauer. Einige Wochen nach
der Operation wurde ihm der Chip wieder entfernt. Dies war eine Auflage
der Ethikkommission der Uni Tübingen: Am Anfang der
Experimente lagen noch zu wenig Informationen über die
Langzeitverträglichkeit des Implantats vor. Für Miika
war das ein trauriger Moment. "Ich würde mich so gern wieder
einigermaßen orientieren können, einfach nach
draußen, ohne Helfer und ohne die Angst, irgendetwas auf dem
Weg zu übersehen."
Schon im kommenden Jahr will Zrenner
gleich zwei Dutzend Patienten mit neuen, drahtlosen Sehchips versorgen.
Dann sollen sie auf Dauer in den Augen bleiben. Miika: "Ich warte
sehnsüchtig darauf."
Quellen:
http://magazine.web.de/de/themen/gesundheit/krankheiten/9571024-Hoffnungsschimmer-fuer-fast-Blinde.html
http://www.spiegel.de/spiegel/0,1518,667959,00.html
|